Theo tạp chí Dị ứng và Miễn dịch Lâm sàng, bệnh viêm da cơ địa ( Atopic Dermatitis- AD) có nguy cơ mắc bệnh rối loạn tự miễn nhiều hơn, đặc biệt là ở những AD thể nặng.
Tại trung tâm Nghiên cứu và chăm sóc giám sát sức khỏe ban đầu của Đại học Oxford- Royal. Các nhà nghiên cứu đã phân tích và đánh giá sự đồng xuất hiện của các rối loạn tự miễn phổ biến và xác định xem liệu nguy cơ mắc bệnh tự miễn có liên quan đến mức độ nghiêm trọng của bệnh viêm da cơ địa hay không.
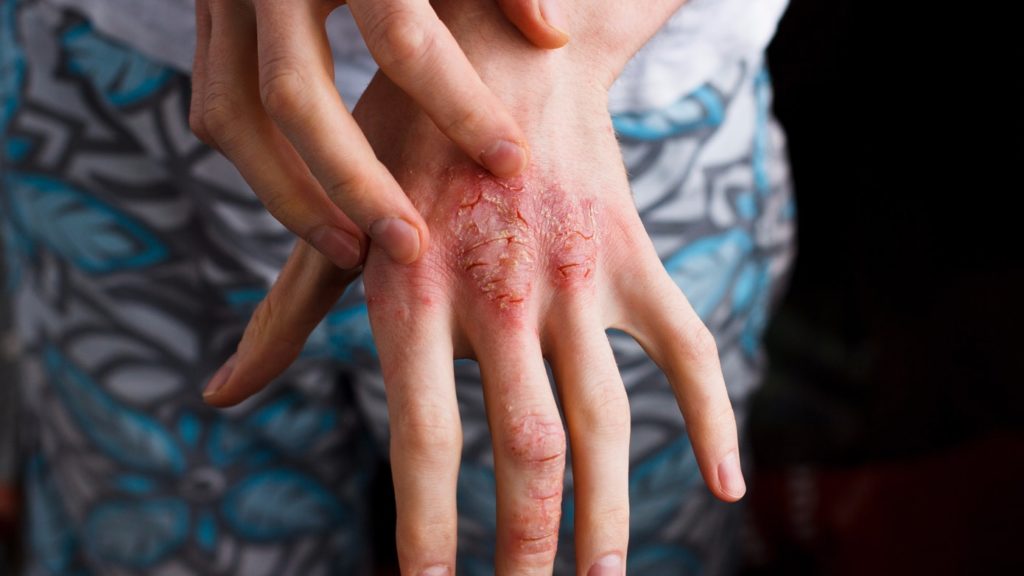
Nghiên cứu được tiến hành khảo sát ở tất cả trẻ em và người lớn mắc bệnh AD mới từ năm 2009 đến năm 2018, cho thấy các rối loạn tự miễn phổ biến thường gặp: bệnh Crohn, viêm loét đại tràng, bệnh Celiac, thiếu máu ác tính, bệnh tiểu đường loại 1, suy giáp tự miễn, bệnh Grave, viêm khớp vẩy nến, viêm khớp dạng thấp, viêm cột sống dính khớp, lupus ban đỏ hệ thống, hội chứng Sjögren, bệnh bạch biến, rụng tóc từng mảng, và đa xơ cứng.
Nghiên cứu tiến hành trên 173.709 bệnh nhân AD (tuổi trung bình, 27,6 ± 28,6 tuổi; 52,9% nữ) được so sánh với 694.836 người tham gia trong nhóm đối chứng phải có ít nhất 1 năm theo dõi (tuổi trung bình, 26,7 + 28,0 tuổi; 52,6% nữ). Kết quả cho thấy: Bệnh nhân AD có tỷ lệ rối loạn tự miễn cao hơn so với nhóm đối chứng ( 5,84% [95% CI, 5,73-5,95]; nhóm đối chứng, 4,31% [95% CI, 4,26-4,36]; P <0,001).
Có mối liên quan giữa AD và sự khởi phát mới của bất kỳ rối loạn tự miễn nào ( [aHR], 1,28 [95% CI, 1,23-1,34], P <0,001), có mối liên quan giữa AD và bệnh Crohn, viêm loét đại tràng, thiếu máu ác tính, suy giáp tự miễn dịch, viêm khớp dạng thấp, viêm khớp vảy nến, hội chứng Sjögren, bệnh bạch biến và rụng tóc từng mảng ( aHR , 1,17-2,06)
Việc gia tăng mức độ nghiêm trọng của AD có liên quan đến sự gia tăng nguy cơ mắc bệnh tự miễn, đồng nhất trong các phân nhóm dựa trên giới tính, dân tộc và tuổi (<18, 18-49, 50+ tuổi) ( aHR, 1,12-1,78; P <0,01). Khi so sánh nhóm đối chứng với các mức độ mắc bệnh AD, có aHRs là 1,99 (95% CI, 1,77-2,23; P <0,001) đối với AD nặng hơn; 1,33 (KTC 95%, 1,19-1,49; P <0,001) cho AD thể trung bình; và 1,22 (KTC 95%, 1,16-1,28; P <0,001) đối với AD thể nhẹ. Đối với trẻ em, AD mức độ nặng có nguy cơ mắc bệnh tự miễn cao hơn (aHRs: AD nặng hơn, 2,41 [95% CI, 1,88-3,07]; AD vừa, 1,23 [95% CI, 0,88-3,07]; và AD nhẹ, 1,03 [ KTC 95%, 0,93-1,15]).
Các rối loạn tự miễn cá thể có liên quan mật thiết với AD được tìm thấy đối với bệnh bạch biến (aHR, 1,70 [95% CI, 1,38-2,11]) và rụng tóc từng mảng (aHR, 1,33 [95% CI, 1,07-1,64]). Tuy nhiên, việc không xác minh được các chẩn đoán cụ thể do mã hóa phân loại bệnh hoặc việc đưa ra chẩn đoán không chính xác là yếu tố gây nhiễu và hạn chế của nghiên cứu.
Nghiên cứu đã góp phần giúp nâng cao nhận thức của bác sĩ lâm sàng về những nguy cơ, yếu tố gây nặng của các bệnh đi kèm tự miễn dịch ở bệnh nhân AD, và cần có hướng dẫn cụ thể sau này về các khuyến nghị sàng lọc trong thực hành lâm sàng giúp nâng cao chất lượng cuộc sống người bệnh và giảm tình trạng của bệnh.
Tài liệu tham khảo: Atopic Dermatitis Associated With Higher Risk for Autoimmune Disorder ( Dermatology Advisor)







