Đôi môi luôn được xem là điểm nhấn quan trọng, nắm giữ vai trò cân bằng cấu trúc và tạo nên sức hút tự nhiên cho khuôn mặt. Tuy nhiên, với sự kết hợp của quá trình lão hóa nội sinh với các yếu tố ngoại sinh như tia cực tím, thói quen sinh hoạt hay việc sử dụng mỹ phẩm chứa hóa chất trong thời gian dài, môi trở nên xỉn màu, thâm sạm hoặc nhợt nhạt, làm giảm đi đáng kể sự tươi tắn của gương mặt. Vì vậy, phun môi đã và đang trở thành một trong những nhu cầu làm đẹp hàng đầu hiện nay. Tuy nhiên, trong một số trường hợp, mụn nước xuất hiện trên môi sau thủ thuật có thể gây lo lắng cho người thực hiện thủ thuật này. Tình trạng này không phải lúc nào cũng nguy hiểm, nhưng cần được đánh giá đúng nguyên nhân để xử trí kịp thời, tránh biến chứng.
1. Phun môi là gì?
Phun môi là thủ thuật sử dụng các thiết bị phun xăm chuyên dụng có gắn đầu kim siêu nhỏ, di chuyển với tốc độ cao để đưa các hạt màu vào lớp bì của môi.
Sau khi phun môi sẽ trải qua các giai đoạn lành thương sau:
- Giai đoạn viêm: Ngay sau khi thực hiện, môi sẽ trải qua giai đoạn viêm nhẹ phản ứng, biểu hiện bằng việc sưng nhẹ và rỉ huyết tương nhằm bảo vệ vết thương.
- Giai đoạn tăng sinh và tái tạo: Giai đoạn này, lớp da chết chứa mực dư thừa trên bề mặt sẽ khô lại và bong ra sau khoảng 3 đến 5 ngày. Một hiện tượng thường gặp khiến nhiều khách hàng lo lắng là sau khi bong, màu môi thường nhạt đi đáng kể, thậm chí trông như chưa lên màu. Đây thực chất là giai đoạn da non đang hình thành, che phủ đi các hạt mực bên dưới. Cần khoảng thời gian từ 30 đến 60 ngày để các hạt mực ổn định và đẩy dần lên bề mặt, khi đó màu sắc thực sự của môi mới hiện rõ.
2. Nguyên nhân nổi mụn nước sau phun môi thường gặp
Tái hoạt virus Herpes simplex (HSV-1)
Virus HSV-1 có khả năng tồn tại tiềm ẩn lâu dài trong các hạch thần kinh cảm giác sau lần nhiễm đầu tiên và không bị loại bỏ hoàn toàn khỏi cơ thể. Khi da môi chịu sang chấn cơ học trong quá trình xăm/phun môi, kèm theo phản ứng viêm tại chỗ và suy giảm tạm thời hàng rào bảo vệ da, virus có thể bị kích hoạt trở lại và nhân lên. Biểu hiện lâm sàng đặc trưng là các mụn nước nhỏ, chứa dịch trong, mọc thành chùm trên nền hồng ban, thường đi kèm cảm giác đau rát, châm chích hoặc nóng. Các tổn thương này có thể vỡ, đóng mài và để lại khó chịu kéo dài trong quá trình lành thương. Hiện tượng tái hoạt HSV-1 thường gặp ở những người có tiền sử herpes môi, ngay cả khi đã nhiều năm không tái phát, và có xu hướng tái diễn nhiều lần nếu tiếp tục có các yếu tố kích hoạt như stress, mệt mỏi, sốt hoặc các thủ thuật xâm lấn vùng môi.
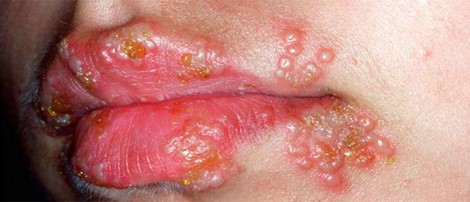
Phản ứng viêm sau thủ thuật
Sau xăm hoặc phun môi, tổn thương cơ học do kim tác động trực tiếp lên da môi sẽ kích hoạt đáp ứng viêm sinh lý của cơ thể. Quá trình này dẫn đến giãn mạch, tăng tính thấm thành mạch và giải phóng các chất trung gian viêm tại chỗ. Trên lâm sàng, có thể xuất hiện các mụn nước nhỏ, rải rác, kèm theo đỏ, phù nề nhẹ hoặc cảm giác căng rát vùng môi. Đây thường là phản ứng lành tính và thoáng qua, các tổn thương có xu hướng tự cải thiện trong vài ngày nếu được chăm sóc đúng cách, giữ vệ sinh tốt và tránh các yếu tố kích thích thêm lên vùng môi.
Dị ứng với mực xăm hoặc thuốc bôi
Đây là nguyên nhân ít gặp nhưng cần được lưu ý trên lâm sàng, thường biểu hiện bằng ngứa nhiều, đỏ lan tỏa vùng môi và da xung quanh, có thể kèm bong tróc, rỉ dịch hoặc phù nề kéo dài. Khác với phản ứng viêm sinh lý thoáng qua, các triệu chứng dị ứng không tự cải thiện, thậm chí kéo dài hoặc nặng dần nếu tiếp tục tiếp xúc với dị nguyên. Về cơ chế, đây là phản ứng quá mẫn muộn, trong đó các hạt sắc tố được đưa vào lớp bì đóng vai trò kháng nguyên. Quá trình mẫn cảm có thể diễn ra âm thầm trong vài tuần đến nhiều năm và bùng phát khi có yếu tố kích hoạt như tia UV, chấn thương cơ học hoặc suy giảm miễn dịch, thông qua hoạt hóa lympho T và giải phóng cytokine gây viêm. Nghiên cứu cho thấy sắc tố màu đỏ là nguyên nhân hàng đầu, chiếm khoảng 80% các trường hợp dị ứng mực xăm. Về thành phần, mực hiện đại chủ yếu chứa thuốc nhuộm hữu cơ nhóm azo (ví dụ Pigment Red 22, 170); dù ít độc tính hơn mực vô cơ trước đây, các hợp chất này có thể phân giải thành amin thơm dưới tác động của tia UV, đóng vai trò hapten kích hoạt miễn dịch, bên cạnh tạp chất kim loại như nickel, cobalt hoặc chromium cũng là các dị nguyên tiềm tàng.
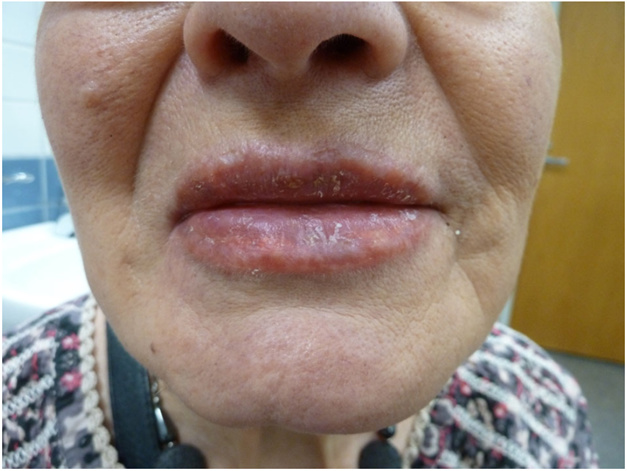
Nhiễm trùng da môi
Nhiễm trùng sau phun môi là biến chứng cấp tính xảy ra do sự xâm nhập của vi khuẩn qua các tổn thương thượng bì, thường xuất hiện trong 3–7 ngày đầu. Tác nhân thường gặp nhất là Staphylococcus aureus, có khả năng gây chốc lở, viêm mô tế bào, với biểu hiện sưng, đỏ, đau và có thể kèm mủ. Streptococcus pyogenes ít gặp hơn nhưng có xu hướng lan nhanh, gây viêm quầng với tổn thương đỏ, bờ rõ, phù nề và đau nhiều. Nhiễm trùng do Pseudomonas aeruginosa thường liên quan đến nguồn nước nhiễm khuẩn dùng để pha mực hoặc vệ sinh dụng cụ, có thể gây nhiễm trùng dai dẳng và khó điều trị. Ngoài ra, cần lưu ý nhóm Mycobacterium không điển hình (NTM) như M. chelonae và M. abscessus, thường khởi phát muộn sau 1–3 tuần, biểu hiện bằng các sang thương viêm kéo dài, sẩn – mụn mủ dai dẳng và ít đáp ứng với kháng sinh thông thường, gây khó khăn trong chẩn đoán và điều trị.
3. Xử trí khi nổi mụn nước sau xăm môi
Việc xử trí mụn nước ở môi cần được cá thể hóa và phụ thuộc vào nguyên nhân gây bệnh, bởi mỗi cơ chế bệnh sinh đòi hỏi một hướng tiếp cận khác nhau, vì vậy, nên khám bác sĩ chuyên khoa da liễu để xác định nguyên nhân chính xác và điều trị phù hợp với nguyên nhân.
Herpes môi
tùy mức độ tổn thương, bác sĩ có thể chỉ định thuốc kháng virus đường uống hoặc thuốc bôi tại chỗ theo phác đồ phù hợp. Việc điều trị sớm và đúng cách không chỉ giúp rút ngắn thời gian bệnh, giảm triệu chứng khó chịu mà còn hạn chế nguy cơ biến chứng và để lại sẹo.
Dị ứng với mực xăm
để giảm viêm tạm thời cần các thuốc thoa như corticosteroid, tacrolimus, pimecrolimus. Nên sử dụng các sản phẩm dưỡng ẩm môi phù hợp, tránh những yếu tố dễ gây kích ứng như mỹ phẩm, son môi hoặc thực phẩm cay nóng. Tuy nhiên, mực xăm tồn tại trong môi, đóng vai trò là dị nguyên gây viêm da tiếp xúc dị ứng tái đi tái lại. Vì vậy, điều trị dị ứng mực xăm môi là một thách thức lớn. Để ngăn ngừa tái phát, cần loại bỏ mực xăm ra khỏi da. Trong đó, laser bóc bay như laser CO2 vi phân hoặc laser Er:YAG thường được ưu tiên hơn laser sắc tố trong trường hợp dị ứng. Cơ chế của những laser này là bóc tách vật lý, loại bỏ lớp mô chứa mực ra khỏi cơ thể thay vì tán nhỏ chúng. Việc sử dụng laser Q-Switched (Nd:YAG, Ruby) hoặc Pico laser để phá hủy mực xăm trong trường hợp dị ứng mực xăm là vấn đề gây tranh cãi. Việc bắn vỡ hạt mực có thể giải phóng một lượng lớn dị nguyên vào hệ tuần hoàn, gây ra phản ứng phản vệ hoặc làm phản ứng tại chỗ bùng phát dữ dội hơn. Ngoài ra, laser này có thể làm biến đổi cấu trúc hóa học của mực, tạo ra các chất độc mới.
Nhiễm trùng
Cần tái khám sớm để được điều trị kháng sinh phù hợp, ngăn ngừa tình trạng nhiễm trùng diễn tiến nặng hơn.
4. Phòng ngừa mụn nước sau xăm môi
Phòng ngừa mụn nước sau xăm môi đóng vai trò quan trọng trong việc hạn chế biến chứng và đảm bảo an toàn cho người thực hiện:
Phòng ngừa tái hoạt HSV
Trước thủ thuật, cần khai thác kỹ tiền sử herpes môi, đặc biệt ở những người từng có các đợt tái phát. Trong các trường hợp nguy cơ cao, có thể cân nhắc chỉ định dự phòng thuốc kháng virus theo phác đồ phù hợp.
Phòng ngừa viêm da tiếp xúc dị ứng do mực xăm
Viêm da tiếp xúc dị ứng do mực xăm không thể dự đoán được. Tuy nhiên, để hạn chế nhất khả năng viêm da tiếp xúc dị ứng, cần ưu tiên chọn mực xăm chính hãng có bảng thành phần minh bạch, đảm bảo không chứa các kim loại nặng (như niken, coban, crom). Trước khi thực hiện phun môi, có thể thử xăm một vùng nhỏ ở vị trí kín và theo dõi phản ứng da trong ít nhất 24-48 giờ (hoặc tới 7 ngày) để kiểm tra xem phản ứng dị ứng hay không, đặc biệt là những người có tiền sử bị chàm hoặc dị ứng các kim loại.
Phòng ngừa nhiễm trùng
Các dụng cụ phải được tiệt trùng và nên sử dụng các vật tư dùng một lần, mực xăm cần phải vô trùng và đảm bảo chất lượng. Trước khi thực hiện, cần sát trùng kĩ vùng môi. Sau khi thực hiện xong cần chăm sóc môi cẩn thận để tránh bội nhiễm sau đó.
5. Kết luận
Phun môi là một thủ thuật thẩm mỹ phổ biến, góp phần cải thiện màu sắc, tuy nhiên thủ thuật này cũng tiềm ẩn một số nguy cơ nhất định. Tình trạng nổi mụn nước sau phun môi có thể xuất phát từ nhiều nguyên nhân khác nhau, bao gồm tái hoạt virus herpes simplex, phản ứng viêm sinh lý, dị ứng với mực xăm hoặc nhiễm trùng da môi. Việc nhận diện đúng nguyên nhân đóng vai trò then chốt trong lựa chọn hướng xử trí phù hợp, giúp rút ngắn thời gian hồi phục và hạn chế biến chứng lâu dài. Thăm khám sớm với bác sĩ da liễu, điều trị kịp thời và tuân thủ chăm sóc sau thủ thuật là những yếu tố quan trọng giúp đảm bảo an toàn và hiệu quả thẩm mỹ. Bên cạnh đó, phòng ngừa ngay từ trước thủ thuật, thông qua khai thác tiền sử bệnh lý, lựa chọn cơ sở thực hiện uy tín và tuân thủ nguyên tắc vô khuẩn, chính là chìa khóa để giảm thiểu nguy cơ mụn nước và các biến chứng không mong muốn sau phun môi

Câu hỏi thường gặp
Mụn nước sau phun môi có nguy hiểm không?
Không phải tất cả các trường hợp đều nguy hiểm. Mụn nước có thể chỉ là phản ứng viêm sinh lý sau thủ thuật và sẽ tự cải thiện sau vài ngày. Tuy nhiên, trong một số trường hợp, mụn nước là biểu hiện của tái hoạt herpes môi, dị ứng mực xăm hoặc nhiễm trùng, cần được thăm khám và điều trị kịp thời để tránh biến chứng.
Người chưa từng bị herpes môi có thể bị sau phun môi không?
Có thể. Một số người đã nhiễm virus herpes simplex từ trước nhưng không có biểu hiện lâm sàng. Thủ thuật phun môi có thể là yếu tố kích hoạt khiến virus bùng phát và biểu hiện lâm sàng là mụn nước mọc thành chùm trên nền hồng ban, kèm rát.
Có cần dùng thuốc kháng virus dự phòng trước khi phun môi không?
Ở người có tiền sử herpes môi tái phát nhiều lần, bác sĩ có thể chỉ định thuốc kháng virus dự phòng trước và sau thủ thuật.
Cách chăm sóc môi khi đang có mụn nước?
Giữ môi sạch, tránh son mỹ phẩm, không cạy mụn, dưỡng ẩm nhẹ nhàng và tuân thủ điều trị theo chỉ định của bác sĩ.
Tài liệu tham khảo
- Serup J, et al. (2015). Tattooed Skin and Health. Karger Medical and Scientific Publishers. pp. 42-49.
- Kluger N. Cutaneous and systemic complications associated with tattooing. Presse Med. 2016 Jun;45(6 Pt 1):567-76. doi: 10.1016/j.lpm.2016.02.016. Epub 2016 May 6. PMID: 27160631.
- Forte G, Petrucci F, Cristaudo A, Bocca B. Market survey on toxic metals contained in tattoo inks. Sci Total Environ. 2009 Nov 15;407(23):5997-6002. doi: 10.1016/j.scitotenv.2009.08.034. Epub 2009 Sep 19. PMID: 19766292.
- Bolognia JL, et al. (2018). Dermatology. 4th Edition. Elsevier. Chapter 66: Tattoos and Body Piercing.
- Ibrahim O, et al. (2019). “Laser removal of tattoos: a review”. Journal of Cosmetic and Laser Therapy, 21(1), 17-22.
- Centers for Disease Control and Prevention (CDC). (2012). “Tattoo-Associated Nontuberculous Mycobacterial Skin Infections”. MMWR, 61(33), 653-656.
- Kluger N. (2015). “Acute complications of tattooing”. Current Problems in Dermatology, 48, 71-79.
- Kazandjieva J, Tsankov N. (2007). “Tattoos: dermatological complications”. Clinics in Dermatology, 25(4), 375-382.
- Opstelten W, Neven AK, Eekhof J. Treatment and prevention of herpes labialis. Can Fam Physician. 2008 Dec;54(12):1683-7. PMID: 19074705; PMCID: PMC2602638.







